Du isst nicht viel. Aber du nimmst trotzdem zu.
Vor allem am Bauch. Obwohl du Sport machst.
Du bist ständig müde nach dem Essen. Manchmal sogar schläfrig.
Du hast Heißhunger auf Süßes. Immer. Auch wenn du gerade gegessen hast.
Dein Arzt sagt: „Blutzucker ist normal.“ Aber irgendetwas stimmt nicht.
Das Gefühl täuscht dich nicht. Sehr wahrscheinlich ist dein Insulin das Problem. Nicht dein Blutzucker. Insulin.
Insulinresistenz ist eine der häufigsten, aber am wenigsten diagnostizierten Stoffwechselstörungen bei Frauen. Sie liegt oft jahrelang vor – unbemerkt. Bevor der Blutzucker überhaupt auffällig wird.
Wenn du verstehst, was Insulinresistenz ist und wie sie entsteht, kannst du gegensteuern. Bevor sie zu Diabetes wird. Bevor sie deine Hormone komplett durcheinanderbringt.

Was ist Insulinresistenz?
Insulin ist ein Hormon. Es wird in der Bauchspeicheldrüse produziert, sobald du Kohlenhydrate oder Zucker isst.
Seine Aufgabe: Glukose (Zucker) aus dem Blut in die Zellen transportieren. Dort wird sie als Energie genutzt.
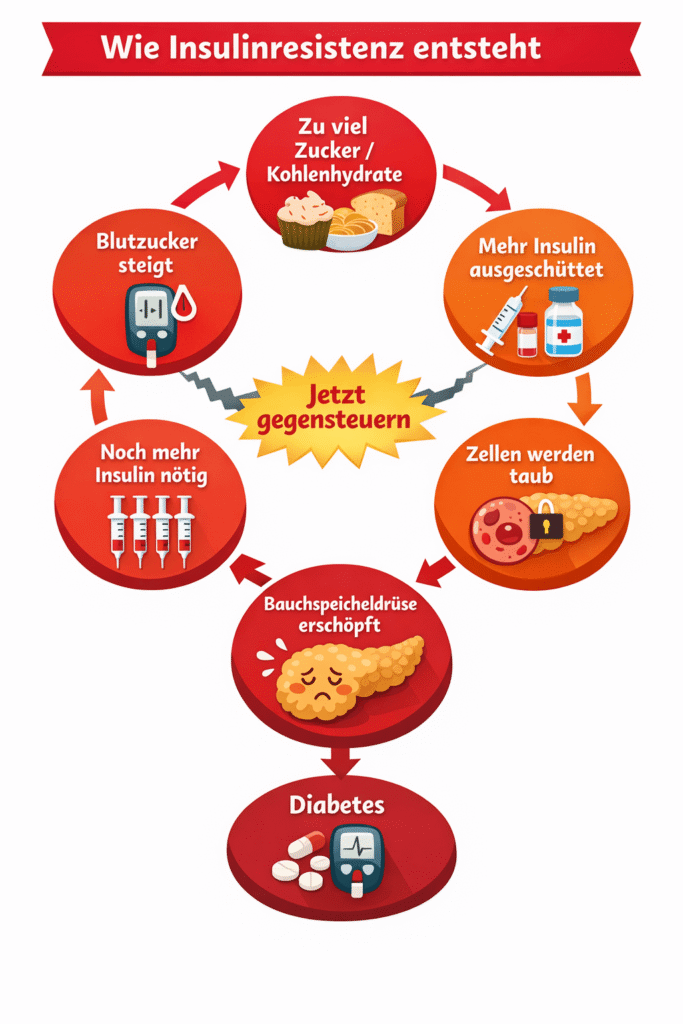
So funktioniert es im gesunden Körper: Du isst. Blutzucker steigt. Insulin wird ausgeschüttet. Glukose gelangt in die Zellen. Blutzucker sinkt wieder.
So funktioniert es bei Insulinresistenz: Du isst. Blutzucker steigt. Insulin wird ausgeschüttet. Aber die Zellen reagieren nicht mehr darauf. Die Tür ist zu.
Dein Körper denkt: „Mehr Insulin hilft bestimmt.“ Er produziert mehr. Noch mehr. Die Bauchspeicheldrüse arbeitet auf Hochtouren.
Irgendwann reicht auch das nicht mehr. Blutzucker bleibt dauerhaft erhöht. Diabetes Typ 2 entsteht.
Aber lange bevor das passiert, macht Insulinresistenz dein Leben schwer. Leise. Unsichtbar. Ohne Diagnose.
Warum Frauen besonders betroffen sind
Männer bekommen auch Insulinresistenz. Aber Frauen haben biologische Risikofaktoren, die oft übersehen werden.
Östrogen schützt – bis es sinkt. Östrogen verbessert die Insulinsensitivität. Solange dein Östrogen hoch ist (erste Zyklushälfte), verarbeitet dein Körper Kohlenhydrate gut.
Wenn Östrogen sinkt (zweite Zyklushälfte, Wechseljahre), wird die Insulinsensitivität schlechter. Dein Körper braucht mehr Insulin für dieselbe Menge Zucker.
PCOS und Insulinresistenz sind eng verknüpft. Bis zu 70 % der Frauen mit PCOS haben Insulinresistenz. Oft wissen sie es nicht. Erhöhtes Insulin erhöht Androgene (männliche Hormone). Das verschlimmert PCOS. Ein Teufelskreis.
Schwangerschaft als Risikofaktor. Schwangerschaftsdiabetes (Gestationsdiabetes) ist eine temporäre Insulinresistenz. Frauen, die Schwangerschaftsdiabetes hatten, haben ein 7-fach erhöhtes Risiko für Diabetes Typ 2.
Cortisol macht insulinresistent. Frauen tragen oft mehr chronischen Stress (Mental Load, Mamasein, Doppelbelastung Job/Familie). Cortisol erhöht den Blutzucker direkt. Das führt zu mehr Insulin. Mit der Zeit zur Resistenz.
Symptome: So zeigt sich Insulinresistenz
Das Tückische: Insulinresistenz zeigt sich nicht im normalen Blutbild. Dein Nüchternblutzucker kann „normal“ sein, während dein Insulin längst aus dem Ruder gelaufen ist.
Typische Symptome:
Gewicht & Körper:
- Gewichtszunahme trotz wenig Essen (vor allem Bauch und Taille)
- Abnehmen funktioniert nicht, egal was du versuchst
- Ständiges Hungergefühl, auch kurz nach dem Essen
- Heißhunger auf Süßes und Kohlenhydrate
Energie & Stimmung:
- Extreme Müdigkeit nach dem Essen (Post-meal-Crash)
- Brain Fog, Konzentrationsprobleme
- Stimmungsschwankungen, die sich mit Essen verbessern
- Ständige Müdigkeit, die durch Schlaf nicht besser wird
Körperliche Zeichen:
- Dunkle Hautflecken an Hals, Achseln, Leiste (Acanthosis nigricans)
- Hautanhängsel (kleine Hautfältchen) an Hals oder Achseln
- Bluthochdruck
- Erhöhte Triglyzeride im Blutbild
Hormonelle Zeichen:
- Unregelmäßiger Zyklus
- PCOS oder PCOS-ähnliche Symptome
- Starke PMS-Symptome
- Akne (besonders am Kinn und Kiefer)
- Haarausfall (androgenetisch)
Wenn du 3 oder mehr dieser Symptome kennst: Lass deinen Insulinspiegel checken.
Ursachen: Warum entsteht Insulinresistenz?
Insulinresistenz entsteht nicht über Nacht. Sie entwickelt sich über Jahre – durch eine Kombination aus Ernährung, Lebensstil und Hormonen.
1. Zu viele Kohlenhydrate und Zucker
Jedes Mal, wenn du Kohlenhydrate isst, steigt dein Blutzucker. Insulin wird ausgeschüttet. Das ist normal.
Aber wenn das zu oft und zu stark passiert (Zucker, Weißmehl, Fertigprodukte), werden die Zellen irgendwann taub. Sie hören auf, auf Insulin zu reagieren. Wie ein Alarm, der zu oft ausgelöst wird und dann ignoriert wird.
2. Bewegungsmangel
Muskeln sind der größte Glukosespeicher deines Körpers. Sie können Glukose aufnehmen, ohne dass Insulin nötig ist.
Wenn du wenig Muskeln hast oder dich wenig bewegst, bleibt mehr Glukose im Blut. Insulin muss härter arbeiten.
3. Chronischer Stress
Cortisol erhöht den Blutzucker direkt. Das ist evolutionär sinnvoll (Energie für Kampf oder Flucht).
Aber bei chronischem Stress bleibt Cortisol dauerhaft hoch. Blutzucker bleibt dauerhaft erhöht. Insulin wird dauerhaft ausgeschüttet.
Mit der Zeit: Insulinresistenz.
4. Schlafmangel
Eine einzige Nacht mit weniger als 5 Stunden Schlaf senkt die Insulinsensitivität um 25 %. Chronischer Schlafmangel macht sie dauerhaft schlechter.
5. Viszerales Fett (Bauchfett)
Bauchfett (um die Organe herum) ist metabolisch aktiv. Es produziert entzündungsfördernde Zytokine, die die Insulinsignalkette direkt stören.
Je mehr Bauchfett, desto insulinresistenter.
Und: Insulinresistenz fördert Bauchfett. Wieder ein Teufelskreis.
6. Hormonelle Dysbalance
Niedrige Östrogenspiegel (Wechseljahre, nach der Pille, Stress), erhöhte Androgene (PCOS), Schilddrüsenprobleme – all das verschlechtert die Insulinsensitivität.
Wie du Insulinresistenz erkennst
Der normale Nüchternblutzucker reicht nicht. Der ist oft noch lange normal, während die Insulinresistenz schon längst da ist.
Das brauchst du:
Nüchterninsulin: Normbereich: 3–8 mU/l. Alles über 10 mU/l ist verdächtig. Alles über 15 mU/l ist klar erhöht.
Lass dir das explizit von deinem Arzt bestellen. Es wird nicht standardmäßig gemessen.
HOMA-IR (Homeostatic Model Assessment of Insulin Resistance): Berechnet aus Nüchternblutzucker und Nüchterninsulin. Unter 2,0 ist gut. Über 2,5 ist Insulinresistenz.
HbA1c (Langzeit-Blutzucker): Zeigt den durchschnittlichen Blutzucker der letzten 3 Monate. Normal: unter 5,7 %. 5,7–6,4 % = Prädiabetes. Über 6,5 % = Diabetes.
Triglyzeride und HDL: Hohes Triglyzerid (über 150 mg/dl) und niedriges HDL (unter 50 mg/dl bei Frauen) = klassisches Insulinresistenz-Muster.
Wichtig: Geh zu deinem Arzt und sag explizit: „Ich möchte mein Nüchterninsulin und den HOMA-IR messen lassen.“ Viele Ärzte denken nicht daran.
Was nachweislich bei Insulinresistenz hilft
Insulinresistenz ist kein Schicksal. Sie lässt sich oft deutlich verbessern – durch gezielte Veränderungen im Alltag.

1. Blutzucker stabilisieren durch Ernährung
Das ist der stärkste Hebel.
Protein zuerst: 30 g Protein zum Frühstück senken den Blutzucker-Anstieg nach der Mahlzeit um bis zu 40 %. Rühreier, Magerquark, Räucherlachs, Proteinshake.
Reihenfolge beim Essen: Erst Gemüse und Protein, dann Kohlenhydrate. Diese einfache Strategie senkt den Blutzucker-Anstieg um bis zu 40 %.
Verarbeitete Kohlenhydrate reduzieren: Weißbrot, Nudeln, Zucker, Softdrinks, Säfte – alles, was den Blutzucker schnell ansteigen lässt, verschlimmert Insulinresistenz.
Ersetzen durch: Vollkornprodukte, Hülsenfrüchte, Gemüse, Beeren.
Ballaststoffe erhöhen: Ballaststoffe verlangsamen die Glukoseaufnahme. Ziel: 30–40 g Ballaststoffe täglich.
Gesunde Fette einbauen: Olivenöl, Avocado, Nüsse, fetter Fisch. Fett verlangsamt den Blutzuckeranstieg und verbessert die Insulinsensitivität.
2. Krafttraining
Muskeln sind insulinsensitiv. Je mehr Muskeln, desto besser kann dein Körper Glukose aufnehmen – ohne Insulin.
3 × 20–30 Minuten Krafttraining pro Woche reichen, um die Insulinsensitivität deutlich zu verbessern. Schon nach 4–6 Wochen.
Große Muskelgruppen trainieren: Beine, Po, Rücken, Brust. Die bringen den größten Effekt.
3. Bewegung nach dem Essen
10 Minuten spazieren nach einer Mahlzeit senken den Blutzuckeranstieg um 20–30 %.
Die Muskeln nehmen Glukose auf, ohne dass Insulin nötig ist.
Kein Sport. Nur gehen. 10 Minuten. Nach jeder Hauptmahlzeit.
4. Schlaf priorisieren
7–8 Stunden Schlaf sind nicht verhandelbar bei Insulinresistenz.
Schlechter Schlaf = mehr Cortisol = mehr Blutzucker = mehr Insulin. Der Kreislauf.
Magnesiumglycinat (300–400 mg abends) kann den Schlaf massiv verbessern und gleichzeitig die Insulinsensitivität unterstützen.
5. Stress regulieren
Cortisol ist einer der stärksten Treiber von Insulinresistenz.
Was hilft: Atemübungen (4-7-8), Spaziergänge in der Natur, Yoga, Grenzen setzen. Alles, was deinen Parasympathikus aktiviert.
6. Supplements, die die Insulinsensitivität unterstützen können
Magnesium: Insulinresistenz ist eng mit Magnesiummangel verbunden. 300–400 mg Magnesiumglycinat täglich können die Insulinsensitivität verbessern.
Berberine: Einer der am besten erforschten natürlichen Insulinsensitizer. Studien zeigen ähnliche Wirkung wie Metformin (Diabetes-Medikament).
Dosierung: 500 mg, 2–3 × täglich zu den Mahlzeiten.
Inositol (Myo-Inositol): Besonders relevant bei PCOS. Verbessert Insulinsignalkette direkt.
Dosierung: 2–4 g täglich.
Omega 3 (EPA/DHA): Senkt Entzündungen, die die Insulinsignalkette stören.
Dosierung: 2000–3000 mg EPA/DHA täglich.
Chrom: Verbessert die Glukosetoleranz und kann Heißhunger auf Süßes reduzieren.
Dosierung: 200–400 µg täglich.
Zimt: Enthält Cinnamaldehyd, das insulinähnlich wirkt. 1–2 TL täglich ins Essen oder in den Kaffee.
Wichtig: Supplements unterstützen – sie ersetzen keine Ernährungs- und Lebensstilanpassungen.
Insulinresistenz und Intervallfasten
Intervallfasten (16:8) kann die Insulinsensitivität verbessern. Aber: Nicht für alle Frauen.
Wann es hilft: Bei Übergewicht, stark erhöhtem Insulin, Prädiabetes. Kurze Essenspausen geben der Bauchspeicheldrüse Zeit zur Erholung.
Wann es schadet: Bei chronischem Stress, PCOS, Schilddrüsenproblemen, Untergewicht. Fasten erhöht Cortisol – das verschlimmert Insulinresistenz.
Wenn du es versuchst: Starte mit 12 Stunden (18:00 Uhr bis 06:00 Uhr) statt gleich 16 Stunden. Beobachte, wie dein Körper reagiert. Wenn Heißhunger, Schlafstörungen und Reizbarkeit zunehmen: Nicht das Richtige für dich.
Umsetzung im Alltag: So sieht ein insulinsensibler Tag aus
Frühstück (7:00 Uhr): 3 Rühreier mit Spinat, halbe Avocado, 1 Scheibe Vollkornbrot → 35 g Protein, kein Zuckerhoch, stabiler Blutzucker bis mittags
10 Minuten Spaziergang nach dem Frühstück
Snack (10:30 Uhr, falls nötig): Handvoll Nüsse + 1 Stück Käse → Protein + Fett, kein Insulin-Spike
Mittagessen (12:30 Uhr): Erst Salat, dann Hähnchen, dann Quinoa → Reihenfolge senkt Blutzuckeranstieg um 40 %
10 Minuten Spaziergang nach dem Mittagessen
Snack (16:00 Uhr): Griechischer Joghurt (vollfett) mit Beeren → Protein + Fett, kein Heißhunger-Crash
Abendessen (18:30 Uhr): Lachs mit Brokkoli und Süßkartoffel → Omega 3, wenig Kohlenhydrate abends
10 Minuten Spaziergang nach dem Abendessen
Abends (21:00 Uhr): 300 mg Magnesiumglycinat → Schlaf, Insulinsensitivität, Cortisol runter
Das Wichtigste auf einen Blick
- Insulinresistenz entsteht jahrelang unbemerkt – normaler Nüchternblutzucker schließt sie nicht aus, lass Nüchterninsulin und HOMA-IR messen.
- Frauen sind besonders betroffen durch sinkende Östrogenwerte, PCOS, chronischen Stress und Schlafmangel – alle verschlechtern die Insulinsensitivität direkt.
- 30 g Protein zum Frühstück und Gemüse/Protein vor Kohlenhydraten senken den Blutzuckeranstieg um bis zu 40 % – der stärkste Ernährungs-Hebel.
- 10 Minuten Spaziergang nach jeder Mahlzeit senkt den Blutzucker um 20–30 % – Muskeln nehmen Glukose auf, ohne dass Insulin nötig ist.
- Krafttraining 3 × pro Woche ist der stärkste langfristige Hebel – Muskeln sind insulinsensitiv und verbessern die Glukoseaufnahme dauerhaft.
Häufige Fragen
Bei früher Erkenntnis und konsequenter Umsetzung: ja, oft deutlich verbessern oder sogar umkehren. Je früher, desto besser. Bei fortgeschrittenem Prädiabetes braucht es länger, aber es ist möglich.
Ja. „Skinny fat“ – normal viel Gewicht, aber wenig Muskeln und zu viel Bauchfett – ist ein klassisches Insulinresistenz-Muster. Auch schlanke Frauen können betroffen sein.
Nein. Es geht nicht ums Weglassen, sondern um Qualität, Menge und Kombination. Vollkornprodukte, Hülsenfrüchte, Süßkartoffeln – okay. Weißbrot, Zucker, Saft – reduzieren.
nsulinresistenz ist die Vorstufe. Dein Insulin ist hoch, Blutzucker noch normal. Prädiabetes: Insulin und Blutzucker leicht erhöht. Diabetes: Blutzucker dauerhaft erhöht, Bauchspeicheldrüse erschöpft.
Erste Verbesserungen nach 4–6 Wochen (besserer Schlaf, weniger Heißhunger, mehr Energie). Messbare Verbesserung im Blutbild: nach 3–6 Monaten konsequenter Umsetzung.