Du bist ständig müde. Auch nach 8 Stunden Schlaf.
Du hast Heißhunger. Vor allem auf Süßes. Nach jeder Mahlzeit.
Du nimmst zu. Vor allem am Bauch. Obwohl du nicht mehr isst als früher.
Dein Zyklus ist unregelmäßig. Oder deine Periode bleibt aus.
Du hast dunkle Verfärbungen am Nacken. Oder unter den Achseln.
Das sind keine zufälligen Symptome. Das ist nicht „einfach das Alter“. Das ist nicht „normale Gewichtszunahme“.
Das sind frühe Anzeichen von Insulinresistenz.
Insulinresistenz ist der Vorläufer von Typ-2-Diabetes. Aber sie beginnt Jahre – manchmal Jahrzehnte – früher. Still. Schleichend. Ohne dass du es merkst.
Bis die Symptome unübersehbar werden.
Die gute Nachricht: Wenn du es früh erkennst, kannst du es umkehren. Komplett. Ohne Medikamente.
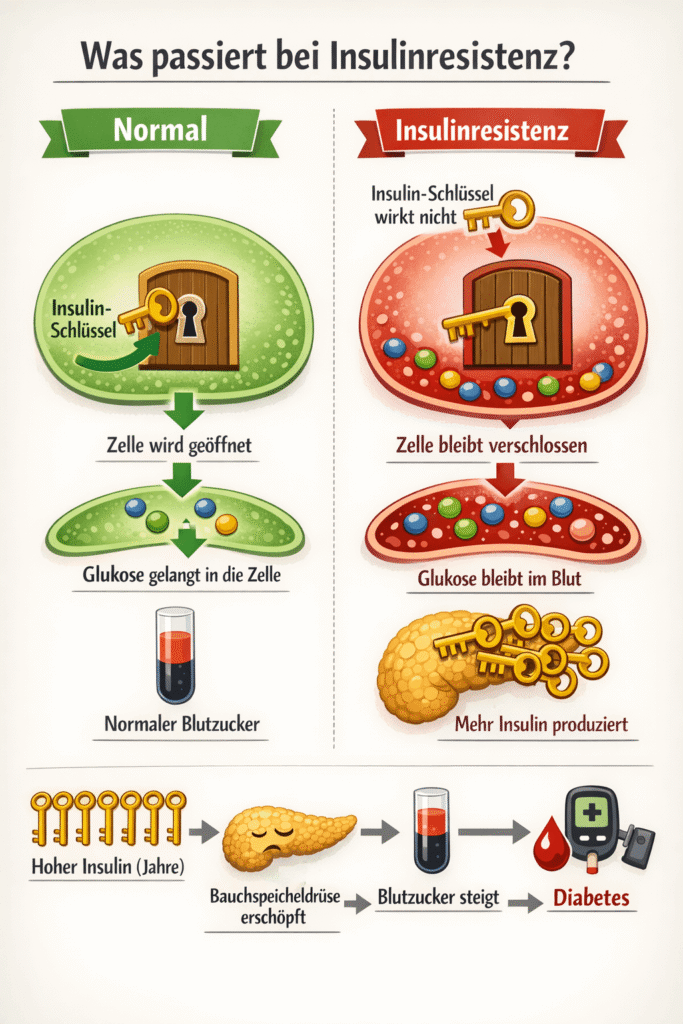
Was ist Insulinresistenz?
Insulin ist ein Hormon. Es wird in der Bauchspeicheldrüse produziert.
Die normale Funktion von Insulin: Du isst Kohlenhydrate. Dein Blutzucker steigt. Die Bauchspeicheldrüse schüttet Insulin aus. Insulin ist der Schlüssel. Es öffnet die Zellen (Muskeln, Leber, Fettgewebe). Glukose (Zucker) geht aus dem Blut in die Zellen. Blutzucker sinkt wieder.
Bei Insulinresistenz: Die Zellen reagieren nicht mehr auf Insulin. Sie sind „resistent“. Insulin klopft an, aber die Tür bleibt zu. Glukose bleibt im Blut. Die Bauchspeicheldrüse denkt: „Nicht genug Insulin.“ Sie produziert mehr. Immer mehr. Der Insulinspiegel wird chronisch hoch (Hyperinsulinämie). Blutzucker ist noch normal (deshalb wird es oft nicht erkannt). Aber Insulin ist viel zu hoch.
Das ist Insulinresistenz. Hoher Insulin, noch normaler Blutzucker.
Jahre später: Die Bauchspeicheldrüse erschöpft. Sie kann nicht mehr genug Insulin produzieren. Blutzucker steigt. Prädiabetes. Dann Typ-2-Diabetes.
Aber der Schaden beginnt Jahre vorher.
Warum Frauen besonders betroffen sind
Insulinresistenz trifft Männer und Frauen. Aber bei Frauen zeigt sie sich anders. Und oft früher.
Hormone verstärken Insulinresistenz:
PCOS (Polyzystisches Ovarsyndrom): 50–70 % der Frauen mit PCOS haben Insulinresistenz. Hohes Insulin erhöht Androgene (männliche Hormone). Das verschlimmert PCOS-Symptome (Akne, Haarausfall, unregelmäßiger Zyklus).
Schwangerschaft: Schwangerschaftsdiabetes ist eine Form von Insulinresistenz. Nach der Schwangerschaft verschwindet er oft. Aber das Risiko für Typ-2-Diabetes später ist 7 × höher.
Wechseljahre: Östrogen schützt vor Insulinresistenz. Wenn Östrogen in den Wechseljahren sinkt, steigt Insulinresistenz. Viele Frauen nehmen in den Wechseljahren zu – das ist oft Insulinresistenz.
Stress und Mental Load: Cortisol (Stresshormon) erhöht Blutzucker. Chronischer Stress erhöht Cortisol chronisch. Das fördert Insulinresistenz. Frauen haben oft höheren chronischen Stress (Mental Load, Care-Arbeit).
Die 9 frühen Anzeichen von Insulinresistenz bei Frauen
Diese Symptome treten auf, BEVOR dein Blutzucker erhöht ist. BEVOR ein Arzt Diabetes diagnostiziert.

Anzeichen 1: Ständige Müdigkeit (besonders nach dem Essen)
Du isst eine Mahlzeit. 30–60 Minuten später: Du bist todmüde. Du könntest sofort einschlafen.
Warum das passiert: Hohes Insulin nach dem Essen lässt Tryptophan ins Gehirn. Tryptophan wird zu Serotonin, dann zu Melatonin (Schlafhormon). Du wirst müde.
Außerdem: Deine Zellen bekommen keine Glukose (weil sie resistent sind). Keine Energie in den Zellen = Müdigkeit.
Besonders verdächtig: Müdigkeit nach kohlenhydratreichen Mahlzeiten (Pasta, Brot, Reis, Süßigkeiten).
Anzeichen 2: Heißhunger und ständiger Hunger (besonders auf Süßes)
Du hast gerade gegessen. Eine Stunde später: Hunger. Vor allem auf Kohlenhydrate. Auf Süßes.
Du greifst zu Schokolade, Keksen, Brot. Es hilft kurz. Dann kommt der Hunger wieder.
Warum das passiert: Hohes Insulin senkt den Blutzucker zu stark (reaktive Hypoglykämie). Niedriger Blutzucker = Hunger. Dein Körper schreit nach schneller Energie. Du greifst zu Zucker/Kohlenhydraten. Blutzucker steigt. Insulin steigt. Blutzucker fällt wieder. Teufelskreis.
Außerdem: Insulin blockiert Leptin (Sättigungshormon). Du fühlst dich nicht satt, auch wenn du genug gegessen hast.
Anzeichen 3: Gewichtszunahme (vor allem am Bauch)
Du nimmst zu. Vor allem am Bauch. Zwischen Bauchnabel und Rippen. Weich, schwammig.
Du isst nicht mehr als früher. Vielleicht sogar weniger. Trotzdem: Das Gewicht steigt.
Warum das passiert: Hohes Insulin ist ein Fettspeicher-Hormon. Es signalisiert: „Energie speichern, nicht verbrennen.“
Insulin lagert Fett bevorzugt am Bauch ein (viszerales Fett um die Organe). Das ist das gefährlichste Fett (erhöht Entzündungen, Herzrisiko).
Außerdem: Hoher Insulin blockiert Fettverbrennung. Dein Körper kann nicht auf Fettreserven zugreifen. Abnehmen wird fast unmöglich.
Anzeichen 4: Dunkle Hautverfärbungen (Acanthosis Nigricans)
Du hast dunkle, samtige Verfärbungen. Am Nacken, unter den Achseln, in den Leisten, zwischen den Oberschenkeln.
Es sieht aus wie Schmutz. Aber es geht nicht weg, auch wenn du schrubbst.
Warum das passiert: Hohes Insulin stimuliert Hautzellen übermäßig. Sie wachsen schneller. Sie produzieren mehr Melanin (Pigment). Die Haut wird dunkler, dicker.
Das ist ein Alarmsignal: Acanthosis Nigricans ist ein sicheres Zeichen für Insulinresistenz. Wenn du das hast, solltest du dich testen lassen.
Anzeichen 5: Unregelmäßiger Zyklus oder ausbleibende Periode
Dein Zyklus ist unregelmäßig. Manchmal 28 Tage, manchmal 40 Tage, manchmal 60 Tage.
Oder: Deine Periode bleibt komplett aus (Amenorrhoe). Ohne Schwangerschaft.
Warum das passiert: Hohes Insulin erhöht Androgene (Testosteron, DHEA). Androgene stören den Eisprung. Kein Eisprung = kein Progesteron = unregelmäßiger Zyklus.
Das ist besonders häufig bei PCOS. Aber auch Frauen ohne PCOS-Diagnose können das haben.
Anzeichen 6: Hautprobleme (Akne, Hautanhängsel, fettige Haut)
Du hast Akne. Vor allem am Kinn, Kiefer, Hals (hormonelle Akne).
Oder: Kleine Hautanhängsel (Skin Tags) am Hals, unter den Achseln, an den Augenlidern.
Oder: Deine Haut ist sehr fettig. Vor allem T-Zone (Stirn, Nase).
Warum das passiert: Hohes Insulin + hohe Androgene = mehr Talgproduktion. Talgdrüsen verstopfen. Akne entsteht.
Hautanhängsel (Skin Tags) sind direkt mit Insulinresistenz verbunden. Je mehr Skin Tags, desto höher die Wahrscheinlichkeit für Insulinresistenz.
Anzeichen 7: Hoher Blutdruck
Dein Blutdruck ist erhöht. Nicht dramatisch. Aber grenzwertig. 130/85 oder 140/90.
Dein Arzt sagt: „Beobachten wir erstmal.“
Warum das passiert: Hohes Insulin lässt die Nieren mehr Natrium zurückhalten. Mehr Natrium = mehr Wasser im Blut = höherer Blutdruck.
Außerdem: Insulin aktiviert das sympathische Nervensystem (Stress-Modus). Das erhöht den Blutdruck.
Anzeichen 8: Erhöhte Triglyceride und niedriges HDL-Cholesterin
Deine Blutwerte zeigen: Triglyceride über 150 mg/dl (besser unter 100), HDL-Cholesterin unter 50 mg/dl (besser über 60).
Dein Arzt sagt vielleicht: „Alles noch im Normalbereich.“ Aber: Das ist ein frühes Zeichen.
Warum das passiert: Hohes Insulin fördert die Produktion von Triglyceriden (in der Leber). Hohes Insulin senkt HDL (das „gute“ Cholesterin).
Das nennt man „atherogene Dyslipidämie“. Es erhöht das Herzrisiko stark.
Anzeichen 9: Schwierigkeiten beim Abnehmen (trotz Diät und Sport)
Du isst weniger. Du trainierst mehr. Aber: Das Gewicht bewegt sich nicht. Oder nur minimal.
Du machst alles richtig. Aber nichts funktioniert.
Warum das passiert: Hohes Insulin blockiert Fettverbrennung (Lipolyse). Dein Körper kann nicht auf Fettreserven zugreifen. Er nutzt nur die Glukose aus der Nahrung.
Außerdem: Hohes Insulin senkt den Stoffwechsel (adaptive Thermogenese). Dein Körper verbrennt weniger Kalorien.
Das ist frustrierend. Aber es liegt nicht an mangelnder Disziplin. Es liegt an der Insulinresistenz.
Wie du Insulinresistenz testen lässt
Diese Tests solltest du verlangen (dein Hausarzt kann sie machen):
1. Nüchtern-Insulin
Normal: unter 5 µU/ml Grenzwertig: 5–10 µU/ml Insulinresistenz: über 10 µU/ml
Das ist der wichtigste Test. Viele Ärzte messen nur Blutzucker (der ist oft noch normal). Aber Insulin ist schon erhöht – Jahre bevor Blutzucker steigt.
2. HOMA-IR (Homeostatic Model Assessment)
Berechnet aus Nüchtern-Insulin und Nüchtern-Blutzucker.
Normal: unter 1 Grenzwertig: 1–2 Insulinresistenz: über 2
3. HbA1c (Langzeit-Blutzucker)
Normal: unter 5,7 % Prädiabetes: 5,7–6,4 % Diabetes: über 6,5 %
Wenn dein HbA1c über 5,7 % ist, bist du schon in Richtung Diabetes. Aber Insulinresistenz beginnt früher (bei normalem HbA1c).
4. Triglyceride / HDL-Verhältnis
Teile deine Triglyceride durch dein HDL-Cholesterin (beide in mg/dl).
Beispiel: Triglyceride 150, HDL 40 → 150/40 = 3,75
Normal: unter 2 Grenzwertig: 2–3 Insulinresistenz: über 3
5. Oraler Glukose-Toleranz-Test (OGTT)
Du trinkst 75 g Glukose. Blutzucker und Insulin werden gemessen: nüchtern, nach 1 Stunde, nach 2 Stunden.
Bei Insulinresistenz: Insulin steigt extrem hoch (über 100 µU/ml nach 1 Stunde).
Das ist der genaueste Test. Aber aufwendiger.

Was Insulinresistenz verursacht
Die Hauptursachen – und wie du sie erkennst:
Ursache 1: Zu viele raffinierte Kohlenhydrate und Zucker
Weißbrot, Pasta, Reis, Süßigkeiten, Softdrinks. Erhöhen Blutzucker und Insulin massiv. Chronisch: Zellen werden resistent.
Ursache 2: Zu wenig Bewegung
Bewegung macht Zellen insulinsensibler. Ohne Bewegung: Zellen werden resistent. Besonders gefährlich: Sitzen 8+ Stunden täglich.
Ursache 3: Übergewicht (vor allem Bauchfett)
Bauchfett ist metabolisch aktiv. Es produziert Entzündungsstoffe (Zytokine). Diese Zytokine fördern Insulinresistenz.
Ursache 4: Chronischer Schlafmangel
Weniger als 6–7 Stunden Schlaf erhöht Insulinresistenz massiv. Eine Nacht mit 4 Stunden Schlaf = 30 % schlechtere Insulinsensitivität.
Ursache 5: Chronischer Stress
Cortisol erhöht Blutzucker. Chronisch erhöhtes Cortisol fördert Insulinresistenz. Mental Load bei Frauen ist ein großer Faktor.
Ursache 6: Genetik und Familiengeschichte
Wenn deine Eltern Typ-2-Diabetes haben, ist dein Risiko 40 % höher. Aber: Genetik ist kein Schicksal. Lebensstil ist stärker.
Wie du Insulinresistenz umkehrst
Die gute Nachricht: Insulinresistenz ist reversibel. Komplett. Ohne Medikamente.

Schritt 1: Reduziere raffinierte Kohlenhydrate und Zucker
Das ist der wichtigste Schritt. Ohne diesen funktioniert der Rest nur halb.
Was du reduzierst: Weißbrot, Pasta, weißer Reis, Süßigkeiten, Softdrinks, Fruchtsäfte, Gebäck, Kekse.
Was du isst stattdessen: Vollkornprodukte (Vollkornbrot, brauner Reis, Quinoa), viel Gemüse (nicht-stärkehaltiges: Brokkoli, Spinat, Paprika, Zucchini), Hülsenfrüchte (Linsen, Kichererbsen – langsame Kohlenhydrate), Obst in Maßen (Beeren sind am besten, wenig Fruchtzucker).
Ziel: Max. 100–150 g Kohlenhydrate täglich (wenn starke Insulinresistenz, am Anfang 50–100 g).
Schritt 2: Erhöhe Protein auf 1,6–2 g pro kg Körpergewicht
Protein stabilisiert Blutzucker. Es verhindert Insulinspitzen. Es sättigt besser.
Was du isst: Jede Mahlzeit mit 30–40 g Protein: Eier, Fisch, Hähnchen, Rind, Tofu, Magerquark, Griechischer Joghurt, Hülsenfrüchte.
Schritt 3: Baue Krafttraining ein (2–3 × pro Woche)
Krafttraining ist DER stärkste Hebel gegen Insulinresistenz.
Warum es funktioniert: Muskeln sind die größten Glukose-Speicher. Mehr Muskeln = mehr Glukose-Aufnahme. Krafttraining macht Muskelzellen insulinsensibler (bis zu 48 Stunden nach dem Training).
Was du machst: 2–3 × pro Woche, 30–40 Minuten. Große Muskelgruppen: Kniebeugen, Kreuzheben, Bankdrücken, Rudern.
Schritt 4: Gehe täglich spazieren (10–20 Minuten nach Mahlzeiten)
Ein Spaziergang nach dem Essen senkt Blutzucker um 20–30 %. Sofort.
Warum es funktioniert: Bewegung transportiert Glukose in die Muskeln (ohne Insulin). Blutzucker sinkt. Weniger Insulin wird gebraucht.
Was du machst: Nach dem Mittag- oder Abendessen: 10–20 Minuten spazieren gehen. Moderat (nicht Sprint, nicht Joggen). Einfach gehen.
Schritt 5: Schlafe 7–8 Stunden
Schlafmangel ist einer der stärksten Treiber von Insulinresistenz.
Was du machst: Feste Schlafenszeiten (auch am Wochenende), Bildschirme 1 Stunde vor dem Schlafengehen aus, Schlafzimmer dunkel, kühl (16–18 °C), Magnesium 300–400 mg abends.
Schritt 6: Stress regulieren
Chronischer Stress erhöht Cortisol. Cortisol erhöht Blutzucker. Das fördert Insulinresistenz.
Was hilft: Tägliche Spaziergänge, 4-7-8-Atmung (5 Minuten täglich), Grenzen setzen (Nein sagen ohne Schuldgefühle), soziale Verbindung (Gespräche, Umarmungen).
Schritt 7: Supplements, die unterstützen
Magnesium: 300–400 mg täglich (Magnesiumglycinat). Verbessert Insulinsensitivität um bis zu 10 %.
Omega 3: 2000–3000 mg EPA/DHA täglich. Senkt Entzündungen (Entzündungen fördern Insulinresistenz).
Chrom: 200–400 µg täglich. Unterstützt Insulin direkt. Verbessert Blutzucker-Regulation.
Berberin: 500 mg, 2–3 × täglich (vor Mahlzeiten). Wirkt ähnlich wie Metformin (Diabetes-Medikament). Senkt Blutzucker und Insulin messbar.
Zimt: 1–2 TL täglich (Ceylon-Zimt, nicht Cassia). Verbessert Insulinsensitivität leicht.
Wie lange dauert es, bis Insulinresistenz sich umkehrt?
Das hängt davon ab, wie stark die Insulinresistenz ist und wie konsequent du bist.
Erste Verbesserungen (2–4 Wochen): Weniger Heißhunger, mehr Energie, besserer Schlaf, Bauch wird flacher (weniger Wassereinlagerungen).
Messbare Verbesserungen (3 Monate): Nüchtern-Insulin sinkt messbar (oft um 30–50 %), Gewichtsverlust (besonders am Bauch), Blutzucker stabiler (kein Crash nach Mahlzeiten).
Deutliche Umkehr (6–12 Monate): Insulinsensitivität deutlich besser (HOMA-IR normalisiert sich), Zyklus reguliert sich (wenn er unregelmäßig war), Hautprobleme bessern sich (Akne, dunkle Verfärbungen).
Das ist kein Quick Fix. Aber es funktioniert.
Das Wichtigste auf einen Blick
- Insulinresistenz beginnt Jahre vor Diabetes – mit noch normalem Blutzucker aber chronisch hohem Insulin, frühe Erkennung ermöglicht komplette Umkehr.
- Die 3 häufigsten Frühsymptome: Ständige Müdigkeit (besonders nach Essen), Heißhunger auf Süßes trotz Sättigung, Gewichtszunahme am Bauch trotz normaler Ernährung.
- Acanthosis Nigricans (dunkle Verfärbungen Nacken/Achseln) ist Alarmsignal – samtige, dunkle Hautverfärbungen sind sicheres Zeichen für Insulinresistenz.
- Test verlangen: Nüchtern-Insulin (normal unter 5 µU/ml), HOMA-IR (normal unter 1), Triglyceride/HDL-Verhältnis (normal unter 2) – Blutzucker allein reicht nicht.
- Die 3 stärksten Hebel: Reduziere raffinierte Kohlenhydrate (max. 100–150 g/Tag), Krafttraining 2–3×/Woche (macht Muskeln insulinsensibler), 10–20 Min. Spaziergang nach Mahlzeiten (senkt Blutzucker -20–30%).
Häufige Fragen
Ja, absolut. Das ist sogar der Regelfall. Insulinresistenz beginnt mit hohem Insulin bei noch normalem Blutzucker. Erst Jahre später steigt der Blutzucker. Deshalb ist Nüchtern-Insulin-Test wichtig, nicht nur Blutzucker.
Nein, aber eng verwandt. Insulinresistenz ist die Vorstufe. Prädiabetes bedeutet: Blutzucker ist bereits leicht erhöht (HbA1c 5,7–6,4 %). Insulinresistenz kann schon Jahre vorher da sein (mit normalem Blutzucker).
Ja, wenn du früh genug anfängst. Je länger Insulinresistenz besteht, desto schwieriger wird es. Aber selbst nach 10+ Jahren kann sie deutlich verbessert werden (mit konsequenten Maßnahmen).
Nicht unbedingt. Am Anfang (3–6 Monate) hilft es sehr, Kohlenhydrate zu reduzieren (50–100 g täglich). Sobald Insulinsensitivität besser ist, kannst du langsam wieder mehr Kohlenhydrate einführen (Vollkorn, Hülsenfrüchte). Aber: Weißmehl und Zucker sollten langfristig begrenzt bleiben.
Kann helfen, aber: Nicht für jede Frau. Bei chronischem Stress oder Schilddrüsenproblemen kann Fasten Insulinresistenz verschlimmern (erhöht Cortisol). Besser: Starte mit 3 regelmäßigen proteinreichen Mahlzeiten. Fasten erst, wenn Insulinsensitivität besser ist.